
Bệnh Thận Ở Người Già: Nguyên Nhân, Dấu Hiệu Và Cách Chăm Sóc Toàn Diện
Khi cha mẹ, ông bà bước vào tuổi xế chiều, những lo lắng về sức khỏe ngày một nhiều hơn. Một trong những vấn đề thầm lặng nhưng tiềm ẩn nhiều nguy cơ chính là bệnh thận ở người già. Nhận thấy người thân mệt mỏi, đi tiểu đêm nhiều, chán ăn... nhiều gia đình không khỏi hoang mang. Bài viết này của HioCare sẽ cung cấp một bức tranh tổng quan, dễ hiểu và đầy đủ nhất về bệnh lý này, giúp bạn và gia đình có kiến thức vững chắc để đồng hành và chăm sóc người thân một cách tốt nhất.
Điểm chính cần ghi nhớ
- Lão hóa là quy luật: Chức năng thận suy giảm theo tuổi tác là một quá trình tự nhiên, khiến người cao tuổi dễ mắc bệnh thận hơn.
- Bệnh nền là nguyên nhân chính: Đái tháo đường và tăng huyết áp là hai “thủ phạm” hàng đầu gây ra suy thận ở người cao tuổi.
- Dấu hiệu ban đầu mơ hồ: Các triệu chứng như mệt mỏi, phù nhẹ, chán ăn thường dễ bị bỏ qua hoặc nhầm lẫn với các vấn đề của tuổi già.
- Phát hiện sớm là chìa khóa: Kiểm tra sức khỏe định kỳ, đặc biệt là xét nghiệm chức năng thận, giúp phát hiện bệnh ở giai đoạn sớm, từ đó làm chậm tiến triển bệnh.
- Chăm sóc toàn diện: Việc điều trị không chỉ dùng thuốc mà còn là sự kết hợp chặt chẽ giữa chế độ dinh dưỡng, lối sống và sự tuân thủ của người bệnh.
Tại sao bệnh thận lại phổ biến ở người cao tuổi?
Thận là cơ quan kỳ diệu, hoạt động không ngừng nghỉ để lọc máu, loại bỏ chất thải và cân bằng dịch trong cơ thể. Tuy nhiên, cũng như mọi bộ phận khác, thận cũng bị “lão hóa”. Càng lớn tuổi, nguy cơ mắc bệnh thận càng tăng do sự kết hợp của nhiều yếu tố.
Lão hóa tự nhiên của thận
Theo thời gian, số lượng các đơn vị lọc máu nhỏ trong thận (nephron) giảm dần. Lưu lượng máu đến thận cũng giảm đi. Điều này dẫn đến sự suy giảm chức năng thận ở người lớn tuổi một cách từ từ. Ước tính, sau tuổi 40, độ lọc cầu thận (chỉ số đánh giá chức năng thận) có thể giảm khoảng 1% mỗi năm. Đây là một quá trình sinh lý bình thường, nhưng nó làm cho thận của người già trở nên “mong manh” và dễ bị tổn thương hơn khi có các yếu tố khác tác động.
Tác động của các bệnh lý mạn tính
Một bác sĩ tận tình đang kiểm tra huyết áp cho một bệnh nhân nam lớn tuổi tại phòng khám, minh họa cho việc quản lý các bệnh lý mạn tính để bảo vệ sức khỏe thận.
Đây là nguyên nhân quan trọng và phổ biến nhất gây ra bệnh lý thận người già. Các bệnh mạn tính không được kiểm soát tốt sẽ âm thầm tàn phá các mạch máu nhỏ trong thận, dẫn đến suy thận.
- Bệnh tiểu đường: Lượng đường trong máu cao kéo dài làm hỏng các mạch máu nhỏ li ti trong cầu thận, gây ra bệnh thận đái tháo đường. Đây là nguyên nhân hàng đầu gây suy thận giai đoạn cuối. Việc kiểm soát đường huyết chặt chẽ là vô cùng quan trọng. Tìm hiểu thêm về cách quản lý bệnh này qua bài viết Bệnh Tiểu Đường Ở Người Già: Cẩm Nang Chăm Sóc Và Điều Trị Toàn Diện.
- Tăng huyết áp: Áp lực máu cao liên tục gây tổn thương các mạch máu lớn và nhỏ của thận, làm giảm khả năng lọc của chúng. Ngược lại, khi thận bị suy, nó cũng có thể gây ra hoặc làm nặng thêm tình trạng tăng huyết áp, tạo thành một vòng luẩn quẩn nguy hiểm. Kiểm soát huyết áp là nền tảng trong việc bảo vệ thận và phòng ngừa các biến cố tim mạch khác như đột quỵ. Tham khảo thêm tại Cách phòng ngừa đột quỵ ở người cao tuổi: Kiểm soát huyết áp và lối sống.
- Bệnh tim mạch: Tim và thận có mối liên hệ mật thiết. Suy tim có thể làm giảm lưu lượng máu đến thận, gây tổn thương thận. Ngược lại, bệnh thận mạn làm tăng nguy cơ mắc các bệnh tim mạch.
- Các nguyên nhân khác: Sỏi thận, nhiễm trùng đường tiết niệu tái phát, phì đại tuyến tiền liệt ở nam giới gây tắc nghẽn đường tiểu... cũng có thể dẫn đến tổn thương thận lâu dài.
Sử dụng thuốc kéo dài
Người cao tuổi thường phải dùng nhiều loại thuốc để điều trị các bệnh khác nhau. Một số loại thuốc, đặc biệt là thuốc chống viêm không steroid (NSAIDs) như ibuprofen, naproxen, nếu sử dụng không đúng cách hoặc kéo dài có thể gây hại cho thận. Do đó, việc dùng bất kỳ loại thuốc nào cũng cần có sự tư vấn và chỉ định của bác sĩ.
Nhận biết sớm các dấu hiệu suy giảm chức năng thận ở người lớn tuổi
Điều đáng lo ngại nhất của bệnh thận ở người già là các triệu chứng ở giai đoạn đầu thường rất kín đáo và không đặc hiệu, dễ bị nhầm lẫn với các dấu hiệu của tuổi già. Chỉ đến khi chức năng thận suy giảm đáng kể, các triệu chứng mới trở nên rõ ràng.
Các triệu chứng giai đoạn đầu (thường bị bỏ qua)
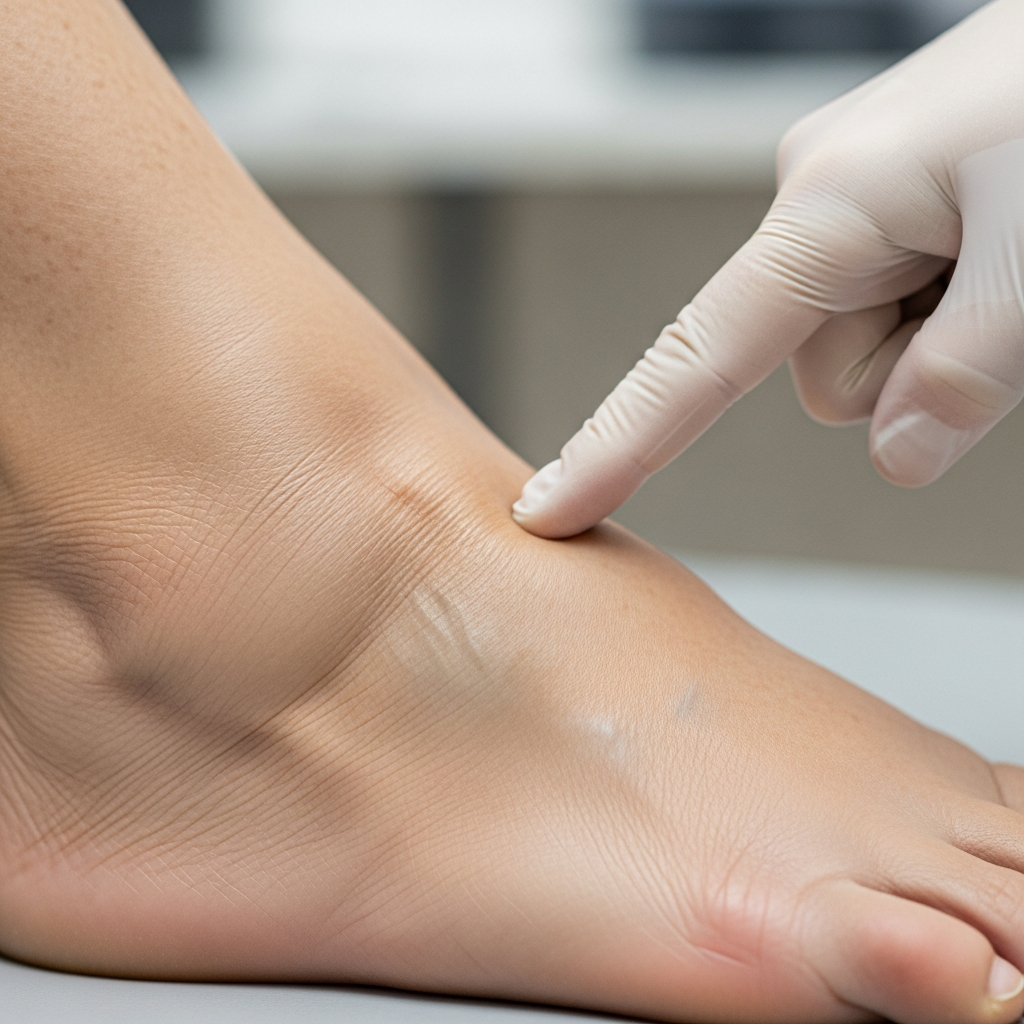
Ảnh chụp cận cảnh lâm sàng cho thấy tình trạng phù nhẹ, một dấu hiệu sớm của bệnh thận, với ngón tay của bác sĩ ấn vào mắt cá chân bị sưng của bệnh nhân.
- Mệt mỏi, uể oải, thiếu năng lượng: Do độc tố và chất thải tích tụ trong máu, cùng với tình trạng thiếu máu do thận sản xuất ít hormone erythropoietin (hormone kích thích tạo hồng cầu).
- Thay đổi thói quen đi tiểu: Đây là một dấu hiệu quan trọng. Người bệnh có thể phải thức dậy đi tiểu nhiều lần vào ban đêm (tiểu đêm), nước tiểu có thể có bọt (do có protein).
- Phù nhẹ: Thường xuất hiện ở mắt cá chân, bàn chân, hoặc sưng húp quanh mắt sau khi ngủ dậy. Tình trạng này xảy ra do thận không thể loại bỏ hết lượng muối và nước dư thừa.
- Chán ăn, ăn không ngon miệng: Sự tích tụ của ure trong máu có thể làm thay đổi vị giác, khiến thức ăn có vị như kim loại và gây buồn nôn.
Các triệu chứng khi bệnh tiến triển nặng hơn
Khi chức năng thận suy giảm xuống mức thấp, các triệu chứng trở nên nghiêm trọng và ảnh hưởng rõ rệt đến cuộc sống:
- Buồn nôn và nôn.
- Khó thở, đặc biệt khi nằm hoặc gắng sức, do dịch tích tụ trong phổi.
- Ngứa da dai dẳng, khó chịu.
- Chuột rút cơ bắp, đặc biệt là ở chân, thường xảy ra vào ban đêm.
- Thay đổi về tinh thần: Khó tập trung, lú lẫn, buồn ngủ.
- Da xanh xao, nhợt nhạt do thiếu máu.
Nếu người thân của bạn có bất kỳ dấu hiệu nào kể trên, đặc biệt là khi họ có sẵn các bệnh nền như tiểu đường hay cao huyết áp, hãy đưa họ đến gặp bác sĩ để được kiểm tra chức năng thận ngay lập tức.
Chẩn đoán bệnh thận ở người già như thế nào?
Để chẩn đoán chính xác bệnh thận ở người già, bác sĩ sẽ dựa vào việc hỏi bệnh sử, khám lâm sàng và thực hiện các xét nghiệm cần thiết. Các xét nghiệm này đơn giản, không gây đau đớn nhưng lại cung cấp những thông tin vô giá về sức khỏe của thận.
Xét nghiệm máu
- Creatinin huyết thanh: Creatinin là một chất thải do cơ bắp tạo ra. Thận khỏe mạnh sẽ lọc creatinin ra khỏi máu. Khi chức năng thận suy giảm, nồng độ creatinin trong máu sẽ tăng lên.
- Độ lọc cầu thận ước tính (eGFR): Đây là chỉ số quan trọng nhất để đánh giá chức năng thận. Bác sĩ sẽ sử dụng nồng độ creatinin, tuổi, giới tính và chủng tộc để tính toán ra chỉ số eGFR. eGFR cho biết thận của bạn đang lọc máu tốt đến mức nào. Một chỉ số eGFR dưới 60 ml/phút/1.73m² kéo dài trên 3 tháng có thể là dấu hiệu của bệnh thận mạn.
- Ure máu (BUN - Blood Urea Nitrogen): Ure cũng là một chất thải được thận lọc bỏ. Nồng độ ure máu cao cũng có thể là một dấu hiệu của suy giảm chức năng thận.
Xét nghiệm nước tiểu
- Albumin niệu: Albumin là một loại protein trong máu. Thận khỏe mạnh sẽ không để albumin lọt vào nước tiểu. Sự xuất hiện của albumin trong nước tiểu (dù chỉ một lượng nhỏ) là một trong những dấu hiệu sớm nhất của tổn thương thận.
- Tổng phân tích nước tiểu: Xét nghiệm này giúp phát hiện máu, tế bào bạch cầu, hoặc các dấu hiệu bất thường khác trong nước tiểu.
Chẩn đoán hình ảnh
- Siêu âm thận: Đây là phương pháp phổ biến, an toàn, giúp bác sĩ quan sát kích thước, hình dạng của thận và phát hiện các bất thường như sỏi thận, khối u, hoặc các dấu hiệu tắc nghẽn đường tiết niệu.
Các giai đoạn của bệnh thận mạn (CKD)
Bệnh thận mạn được chia thành 5 giai đoạn dựa trên chỉ số eGFR. Việc phân loại này giúp bác sĩ đánh giá mức độ nghiêm trọng của bệnh và đưa ra kế hoạch điều trị phù hợp.
- Giai đoạn 1: eGFR ≥ 90. Thận có tổn thương nhưng chức năng lọc vẫn bình thường. Giai đoạn này thường không có triệu chứng.
- Giai đoạn 2: eGFR từ 60-89. Chức năng thận suy giảm nhẹ. Vẫn chưa có triệu chứng rõ ràng.
- Giai đoạn 3: eGFR từ 30-59. Chức năng thận suy giảm ở mức độ trung bình. Các biến chứng như thiếu máu, bệnh về xương có thể bắt đầu xuất hiện.
- Giai đoạn 4: eGFR từ 15-29. Chức năng thận suy giảm nặng. Các triệu chứng trở nên rõ ràng hơn và người bệnh cần được chuẩn bị cho các phương pháp điều trị thay thế thận.
- Giai đoạn 5: eGFR < 15. Suy thận giai đoạn cuối. Thận đã mất gần như toàn bộ chức năng. Người bệnh cần phải lọc máu (chạy thận) hoặc ghép thận để duy trì sự sống.
Phác đồ điều trị và chăm sóc toàn diện cho người già bị bệnh thận
Việc điều trị bệnh thận ở người già là một quá trình lâu dài, đòi hỏi sự phối hợp chặt chẽ giữa bác sĩ, người bệnh và gia đình. Mục tiêu chính không phải là chữa khỏi hoàn toàn mà là kiểm soát bệnh, làm chậm tiến triển và nâng cao chất lượng cuộc sống.
Mục tiêu điều trị
- Làm chậm tốc độ suy giảm chức năng thận.
- Kiểm soát chặt chẽ các bệnh nền như tiểu đường và tăng huyết áp.
- Quản lý các triệu chứng và phòng ngừa các biến chứng (thiếu máu, bệnh xương, tim mạch).
- Duy trì dinh dưỡng hợp lý và chất lượng cuộc sống cho người bệnh.
Vai trò của chế độ dinh dưỡng chuyên biệt

Một chuyên gia dinh dưỡng đang thảo luận về chế độ ăn uống thân thiện với thận cùng một bệnh nhân nữ lớn tuổi và con gái của bà, chỉ cho họ những lựa chọn thực phẩm lành mạnh trong một môi trường y tế hỗ trợ.
Dinh dưỡng đóng một vai trò cực kỳ quan trọng trong việc quản lý bệnh thận. Một chế độ ăn phù hợp giúp giảm gánh nặng cho thận, kiểm soát các biến chứng và cung cấp đủ năng lượng cho cơ thể. Người bệnh nên tham khảo ý kiến của chuyên gia dinh dưỡng để có một thực đơn cá nhân hóa, phù hợp với giai đoạn bệnh và các bệnh lý đi kèm. Các nguyên tắc chung bao gồm:
- Giảm đạm (protein): Ăn quá nhiều đạm sẽ tạo ra nhiều ure, làm tăng gánh nặng cho thận. Tuy nhiên, không được cắt bỏ hoàn toàn vì cơ thể người già vẫn cần protein để duy trì cơ bắp. Bác sĩ sẽ khuyến nghị lượng protein phù hợp mỗi ngày. Nguồn protein tốt có thể là cá, lòng trắng trứng, thịt gia cầm (bỏ da).
- Kiểm soát Natri (muối): Giảm muối giúp kiểm soát huyết áp và giảm phù. Cần hạn chế thức ăn chế biến sẵn, đồ hộp, dưa muối, các loại mắm và gia vị mặn. Thay vào đó, hãy dùng các loại thảo mộc và gia vị tự nhiên để tăng hương vị cho món ăn.
- Hạn chế Phốt-pho: Khi thận suy, phốt-pho dễ bị tích tụ trong máu, gây ngứa da và làm xương yếu đi. Phốt-pho có nhiều trong sữa và các sản phẩm từ sữa, nội tạng động vật, các loại hạt, ngũ cốc nguyên cám và nước ngọt có ga. Bác sĩ có thể kê thêm thuốc để kiểm soát phốt-pho.
- Hạn chế Kali: Nồng độ kali trong máu cao có thể gây ra các vấn đề nghiêm trọng về tim. Kali có nhiều trong chuối, cam, khoai tây, cà chua, các loại đậu. Tùy vào kết quả xét nghiệm máu mà mức độ hạn chế kali sẽ khác nhau ở mỗi người.
- Uống nước hợp lý: Lượng nước cần uống mỗi ngày phụ thuộc vào giai đoạn bệnh và tình trạng của người bệnh. Ở giai đoạn đầu, có thể cần uống đủ nước. Nhưng ở giai đoạn cuối, khi thận không còn khả năng thải nước, người bệnh có thể phải hạn chế lượng dịch nạp vào, bao gồm cả nước lọc, canh, súp. Luôn tuân thủ chỉ dẫn của bác sĩ về lượng nước.
Kiểm soát bệnh nền và sử dụng thuốc
Việc tuân thủ điều trị các bệnh nguyên nhân là nền tảng để bảo vệ thận.
- Kiểm soát huyết áp: Đưa huyết áp về mức mục tiêu (thường là dưới 130/80 mmHg) bằng thuốc và thay đổi lối sống. Các nhóm thuốc như ức chế men chuyển (ACEi) hoặc chẹn thụ thể angiotensin (ARB) thường được ưu tiên vì có tác dụng bảo vệ thận.
- Kiểm soát đường huyết: Đối với bệnh nhân tiểu đường, giữ chỉ số đường huyết lúc đói và HbA1c ở mức ổn định là vô cùng quan trọng để ngăn ngừa biến chứng thận.
- Điều trị các biến chứng: Bác sĩ có thể kê đơn các loại thuốc để xử lý các vấn đề đi kèm như:
- Thuốc bổ sung sắt, vitamin B12 hoặc hormone erythropoietin để điều trị thiếu máu.
- Chất gắn phốt-phát (dùng trong bữa ăn) để giảm hấp thu phốt-pho.
- Vitamin D và các loại thuốc khác để bảo vệ xương.
- Thận trọng khi dùng thuốc: Luôn thông báo cho bác sĩ về tình trạng bệnh thận của mình trước khi dùng bất kỳ loại thuốc mới nào, kể cả thuốc không kê đơn, thảo dược hay thực phẩm chức năng. Đặc biệt tránh tự ý sử dụng các thuốc kháng viêm không steroid (NSAIDs).
Thay đổi lối sống và theo dõi tại nhà
Lối sống lành mạnh góp phần không nhỏ vào việc làm chậm tiến triển của bệnh.
- Tập thể dục đều đặn: Các hoạt động nhẹ nhàng như đi bộ, yoga, dưỡng sinh giúp cải thiện sức khỏe tim mạch, kiểm soát huyết áp và cân nặng.
- Bỏ hút thuốc lá: Hút thuốc làm tổn thương mạch máu và đẩy nhanh quá trình suy thận.
- Hạn chế rượu bia: Uống nhiều rượu bia làm tăng huyết áp và gây hại cho thận.
- Theo dõi sức khỏe tại nhà: Gia đình nên trang bị máy đo huyết áp, máy đo đường huyết (nếu có tiểu đường) để theo dõi các chỉ số quan trọng tại nhà và ghi lại để thông báo cho bác sĩ trong những lần tái khám.
Điều trị thay thế thận khi bệnh ở giai đoạn cuối
Khi bệnh tiến triển đến giai đoạn 5 (suy thận giai đoạn cuối), chức năng thận đã mất gần như hoàn toàn. Lúc này, người bệnh cần các phương pháp điều trị thay thế để duy trì sự sống.
- Chạy thận nhân tạo (Lọc máu): Máu của người bệnh được đưa qua một máy lọc bên ngoài cơ thể để loại bỏ chất thải và dịch thừa, sau đó máu sạch được trả lại cơ thể. Thường thực hiện 3 lần/tuần tại bệnh viện.
- Lọc màng bụng: Sử dụng chính màng bụng của người bệnh làm màng lọc tự nhiên. Một dung dịch đặc biệt được đưa vào ổ bụng, lưu lại vài giờ để hút chất thải từ máu, sau đó được tháo ra. Phương pháp này có thể thực hiện tại nhà.
- Ghép thận: Là phương pháp thay thế một quả thận bị suy bằng một quả thận khỏe mạnh từ người hiến tặng. Đây là phương pháp điều trị tốt nhất nhưng không phải người cao tuổi nào cũng đủ điều kiện sức khỏe để thực hiện phẫu thuật.
- Chăm sóc bảo tồn (không lọc máu): Đối với một số người bệnh rất già yếu, có nhiều bệnh nặng đi kèm, việc lọc máu có thể là một gánh nặng lớn hơn lợi ích. Khi đó, gia đình và người bệnh có thể lựa chọn phương pháp chăm sóc bảo tồn, tập trung vào việc điều trị triệu chứng, giảm đau đớn và nâng cao chất lượng cuộc sống trong thời gian còn lại.
Kết luận
Bệnh thận ở người già là một thách thức sức khỏe thầm lặng nhưng có thể kiểm soát được. Mặc dù lão hóa là quá trình không thể tránh khỏi, nhưng việc phát hiện bệnh sớm, kiểm soát chặt chẽ các bệnh nền như tiểu đường và tăng huyết áp, kết hợp với một chế độ dinh dưỡng, lối sống khoa học và tuân thủ điều trị có thể làm chậm đáng kể tiến triển của bệnh.
Sự quan tâm, động viên và hỗ trợ từ gia đình chính là nguồn sức mạnh to lớn giúp người cao tuổi vượt qua những khó khăn trong quá trình điều trị. Hãy là người bạn đồng hành sáng suốt, cùng người thân của mình bảo vệ sức khỏe "nhà máy lọc máu" kỳ diệu của cơ thể, để họ có thể tận hưởng những năm tháng tuổi già một cách an vui và khỏe mạnh.
---
Miễn trừ trách nhiệm
*Bài viết này chỉ nhằm mục đích cung cấp thông tin và kiến thức tham khảo, không thay thế cho việc chẩn đoán, tư vấn hay điều trị y tế chuyên nghiệp. Luôn tìm kiếm lời khuyên của bác sĩ hoặc các chuyên gia y tế có trình độ khi bạn có bất kỳ câu hỏi nào liên quan đến tình trạng sức khỏe của mình hoặc người thân. Đừng bỏ qua lời khuyên y tế chuyên nghiệp hoặc trì hoãn việc tìm kiếm nó vì những gì bạn đã đọc trong bài viết này.*